别再只盯着收入看了,这6个“硬核指标”才是科主任和院长保命的符咒
还是我,白衣狼。
昨天深夜,有个外科主任给我打电话,语气里全是火药味:“老白,我也没少干活,手术台数比去年涨了10%,怎么绩效算下来反而扣了?还有那个什么CMI,到底是个什么玩意儿?你们质管办是不是在针对我?”
我听着电话那头疲惫又愤怒的声音,心里其实挺不是滋味。
这不仅仅是一个主任的困惑,这是现在绝大多数医院管理者的痛点。我们还在用“收了多少病人、开了多少刀”的旧思维,去撞击DRG/DIP支付改革和三级公立医院绩效考核(国考)的新长城。
兄弟们,时代变了。
现在的医院竞争,不是比谁胖(规模),而是比谁壮(技术难度)和谁跑得快(效率)。
今天,我不跟你们讲大道理,咱们把门关起来,要把那6个决定你科室“江湖地位”和“钱袋子”的指标,掰开了揉碎了讲清楚。这不仅仅是应付评审,这是咱们医院的生存指南。
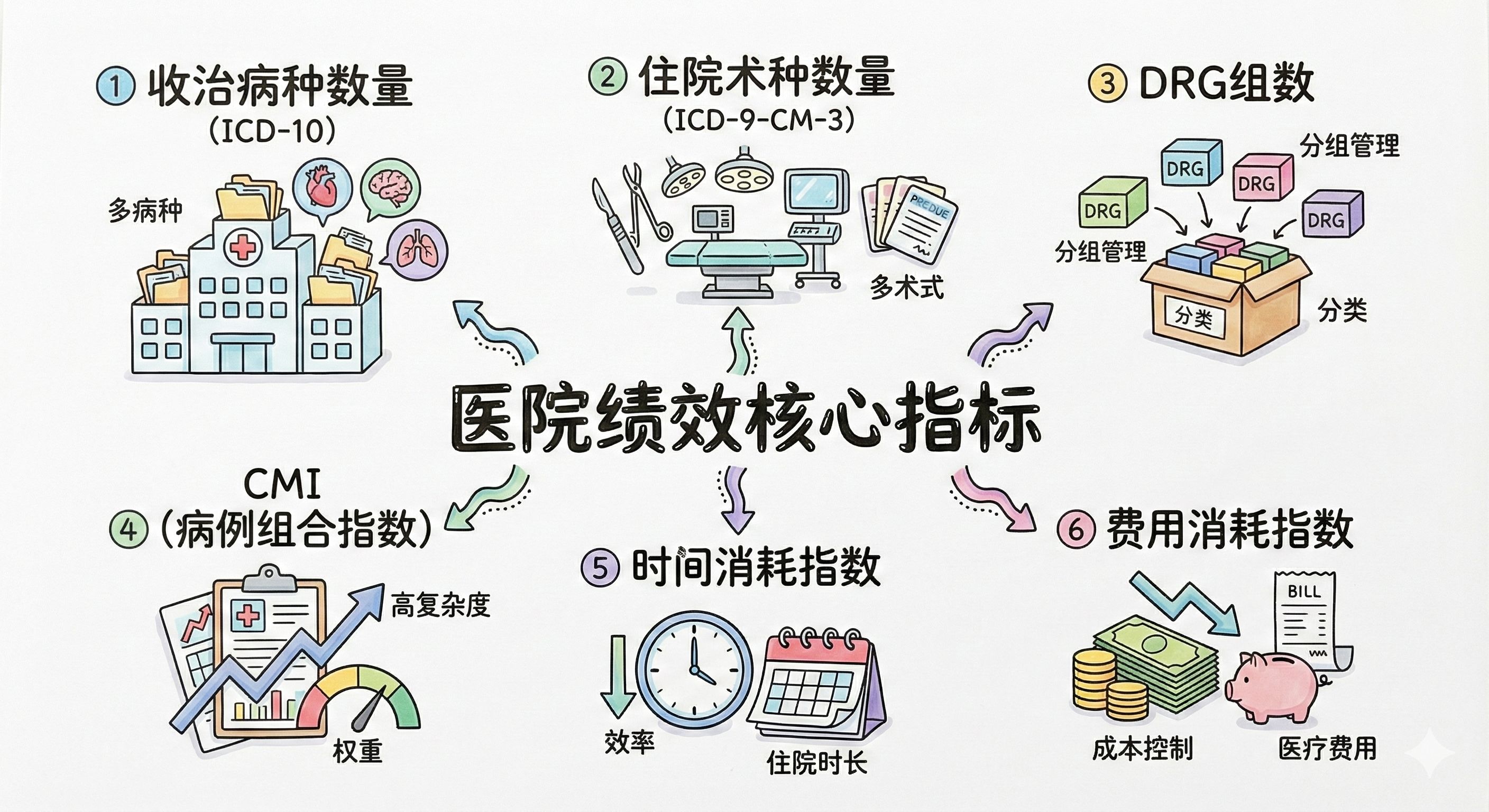
一、 你的地盘有多大?(广度指标)
如果把开科室比作开饭馆,前三个指标衡量的就是:你的菜单上有多少道菜?
1. 收治病种数量(ICD-10四位亚目数量)
-
什么是“四位亚目”?
别被专业术语吓到。ICD-10是疾病编码,前三位是大类(比如I21是急性心肌梗死),第四位就是细分(比如I21.0是前壁心梗)。
指标定义: 统计周期内,你科室出院患者中,覆盖了多少个不同的ICD-10四位编码。 -
数据怎么取?
分子:出院患者主诊断ICD-10编码去重后的数量。
分母:无(这是个绝对值)。 -
它代表什么?
代表你的技术广度。你只会看感冒发烧,这个数就低;你能看疑难杂症、能看多系统疾病,这个数就高。在《广东省三级医院评审标准(2025年版)》中,明确要求这一指标要逐步提高。
-
白衣狼的实战建议:
很多时候分低,不是你没治,是没写对!比如“肺炎”,你全写J18.9(未特指的肺炎),那你就只有一个病种。如果你区分了细菌性、病毒性、吸入性,这一下子就变成了3个病种。精准诊断,不仅是临床要求,也是数据要求。
2. 住院术种数量(ICD-9-CM-3四位亚目数量)
-
定义:
既然是手术科室,你得看你会多少种“武功”。这是统计你覆盖了多少个不同的手术操作编码。
-
意义:
手术能力的覆盖面。如果一个骨科只做四肢骨折,不做脊柱,不做关节置换,这个指标一定很难看。
-
改善方法:
除了开展新技术,最关键的是操作填报的完整性。很多医生只填主手术,哪怕做了深静脉穿刺、做了皮瓣移植也不填。记住:**凡是动了刀、动了管的,都要在病案首页体现。**这在我们的病历书写规范里写得清清楚楚。
3. DRG组数
-
定义:
你的病案最终被分入到了多少个DRG组里。
-
横向比较基准:
参考同地区、同级别医院的同专科数据。比如三甲综合医院普外科,通常要在100-150个组左右(仅作举例,视各地分组器而定)。
-
意义:
这是综合服务能力的最直观体现。组数越多,说明你科室能接诊的患者类型越丰富,抗风险能力越强。
-
痛点:
如果你的DRG组数连年下降,说明你的病源在萎缩,或者你的诊疗范围在窄化。这是一个非常危险的信号。
二、 你的武功有多高?(难度指标)
接下来这个指标,是所有三甲医院的“必争之地”,是面子,更是里子。
4. CMI(病例组合指数 Case Mix Index)
如果说DRG组数是“菜单丰富度”,CMI就是**“这道菜有多难做”**。
CMI =总权重 \病例数
-
通俗理解:
全院平均CMI是1.0。
-
CMI > 1.0:你治的病比平均水平难,技术含量高。
-
CMI < 1.0:你治的病比较简单,可能多是轻症。
-
为什么它这么重要?
在DRG付费里,权重(RW)直接对应钱。CMI高,意味着同样的病人数量,你能拿到更多的医保支付。同时,在国考和三甲评审中,CMI是衡量医院疑难危重症救治能力的核心标尺。
-
怎么提高CMI?(敲黑板!)
-
收治结构调整:
别总盯着那些简单的阑尾炎、疝气(除非做日间),多收治疑难危重患者。
-
主要诊断选择:
这点最致命!如果病人既有脑梗又有高血压,选脑梗做主诊和选高血压做主诊,分入的组不同,权重天差地别。必须严格遵循《病案首页填写质量规范》。
-
并发症/合并症(MCC/CC)的填报:
一个单纯的胆囊切除,权重可能是0.8;但如果这个病人合并了“心力衰竭”或“呼吸衰竭”,且你准确填写了,权重可能直接飙升到1.5甚至更高。漏填并发症,就是在扔钱。
三、 你的车这趟跑得省油吗?(效率指标)
最后这两个指标,决定了你能不能在DRG付费下留住利润。
5. 时间消耗指数 & 6. 费用消耗指数
-
定义:
利用全省/全市的大数据计算出的相对值。
-
基准值:
1.0。
-
指数 > 1:
说明治疗同样的病,你比别人花的时间更长、花的钱更多。结论:效率低。
-
指数 < 1:
说明你比别人快、比别人省。结论:效率高。
-
为什么这两个指标让人头秃?
如果你CMI很高(技术好),但费用消耗指数也很高(花钱多),那你就是**“叫好不叫座”**,医院最后可能是亏损的。DRG不仅给每个病种定了价,也隐形地划定了成本线。
-
怎么降下来?
-
临床路径(Clinical Pathway):
咱们医院发了那么多临床路径文件,不是为了折腾大家,是为了标准化。按路径走,就能避免不必要的检查和用药,把费用控在标准内。
-
缩短术前等待日:
以前病人入院检查做个三天再手术,现在能不能入院24小时内搞定?时间就是金钱,字面意义上的。
-
检查检验结果互认:
别为了那点检查费,重复做CT,这会拉高你的费用指数,最后亏的是DRG结余。
四、 白衣狼的掏心话
写到这里,我想跟各位主任和老同事们说句心里话。
我也做过临床,我知道大家心里苦。我们要面对病人的不理解,要面对手术台上的惊心动魄,现在还要面对这些冷冰冰的数字。
但是,数据不骗人,数据也不讲情面。
这6个指标,其实构成了一个完整的逻辑闭环:
ICD数量和DRG组数说明了你的“江湖地位”;CMI说明了你的“核心竞争力”;而时间/费用指数决定了你的“生存能力”。
我们做质量管理,不是为了用指标去考核谁、罚谁的钱。我们是通过这些数据,告诉大家:哪条路是死胡同,哪条路才是通往未来的阳关道。
下一步,你想怎么做?
如果你是科主任,我建议你明天做一件事:让你的运营助理或质控员,把科室去年的Top 10 DRG病种拉出来,看看这10个病种的CMI是多少?费用指数是不是大于1?
如果发现是亏损的,别急着骂娘,咱们坐下来,一起做个根因分析,看看是药用多了,还是耗材贵了,或者是病历没写对。
如果你不知道怎么拉数据,或者拉出来看不懂,随时来质管办找我。咖啡管够,咱们只谈破局,不谈罚款。
我是白衣狼,一个懂点数据、想帮大家一起活得更好的医院质管人。
关注我,带你用数据的眼光看透医院管理的真相。