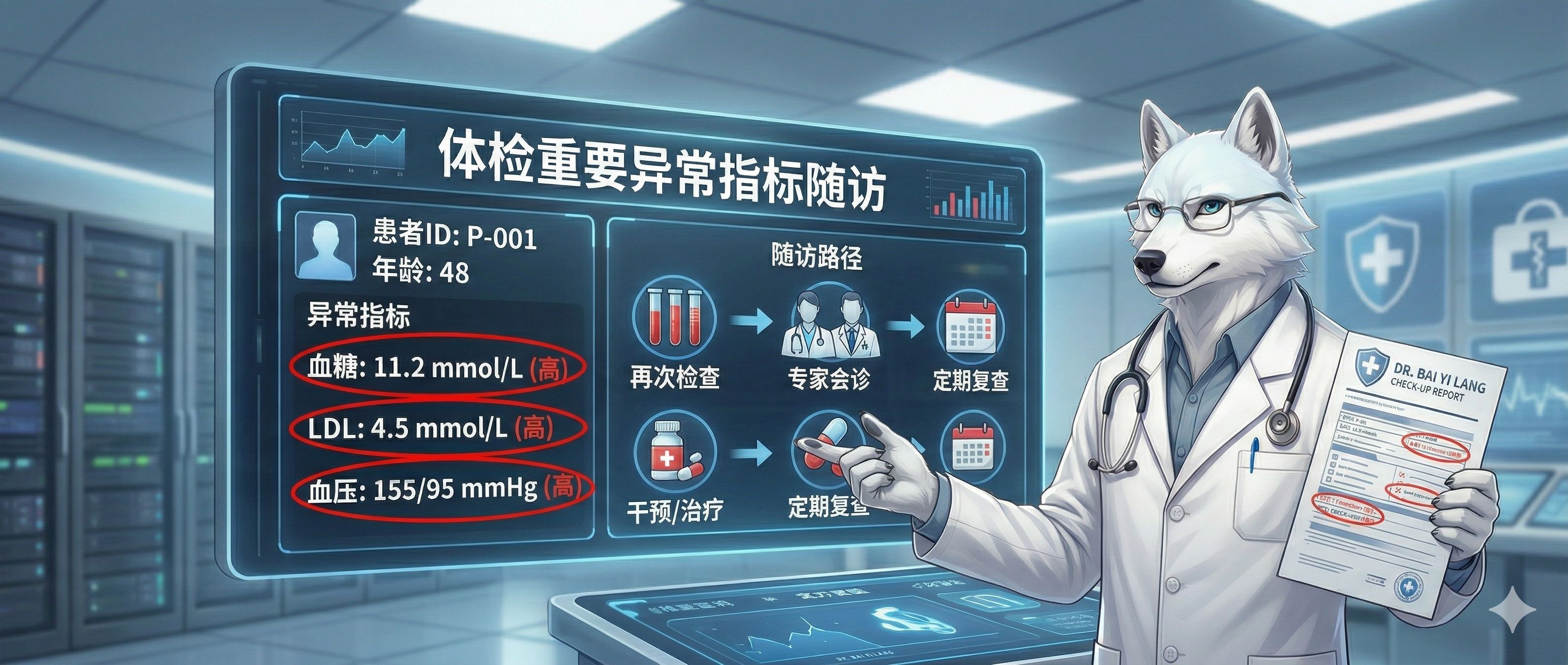
血液病的“定海神针”:为什么MICM整合诊断是白血病患者的“第一道生门”?

[!ABSTRACT] 核心摘要
- 项目编号:PIT-2026-43
- 专业领域:血液内科专业
- 核心指标:初诊急性白血病 MICM 整合诊断分型检测执行率
- 三条战线:精准培训攻克诊断盲区、MDT 模式重塑诊疗流程、数据闭环实现持续改进
第一章 绪论:白血病诊断的“盲人摸象”时代
凌晨三点,血液科实验室的冷色调荧光灯管发出细微而单调的嗡嗡声,像是某种永不疲倦的金属昆虫在啮噬着寂静。显微镜载物台上的那枚玻片,刚刚完成了瑞氏-吉姆萨染色,边缘还残留着一丝未干透的紫蓝色染液。我微微俯身,瞳孔在目镜的强光照射下迅速收缩。视野里,那些密密麻麻、如海啸般倾泻而下的异常细胞,正以一种狰狞的姿态嘲笑着人类所谓的“经验”。
骨穿针刺入髂后上棘皮质的那一瞬,那种沉闷的、带着细微震颤的“咔嚓”声,至今还残留在我的指尖感官里。对于很多年轻医生来说,那仅仅是一个常规操作,是一个获取标本的物理动作;但对于坐在显微镜前的我们,那是一声沉重的警钟。
视野中那些细胞核硕大、核仁隐约可见的“怪物”,看起来确实很像典型的急性髓系白血病(AML)。如果你是一个三十年前的医生,或者是一个至今仍躲在“经验主义”象牙塔里的老古董,你可能会推开椅子,点燃一支烟,轻蔑地在报告单上写下“考虑M2型”。然后,病人会被推入无菌层流床,开始大剂量的柔红霉素加阿糖胞苷(DA方案)化疗。
但这正是悲剧的起点,也是我今天要痛批的、那种自诩为“火眼金睛”的落后思维。
[!WARNING] 案例:一个被“经验”谋杀的家庭
老陈,四十二岁,曾经是码头上最壮实的搬运工。他因为“牙龈出血止不住”来到急诊。当地医院的形态学老师,一位看了一辈子片子的副主任医师,扫了一眼骨髓涂片,自信满满地断定:“原始细胞超过30%,典型M2,不用等别的了,抓紧上化疗,白血病是不等人的。”
老陈全家借遍了亲戚,凑齐了第一期化疗费。然而,化疗开始后的第三天,老陈没有等来缓解,等来的是全身粘膜的大面积渗血,是咳血,是颅内出血引发的喷射状呕吐,以及最终呼吸机屏幕上归零的波形。尸检和补做的分子生物学报告在半个月后才出来。那是老陈妻子跪在医院走廊里痛哭时,我拿到的结果:PML-RARα 基因融合,阳性。
这根本不是什么M2,而是急性早幼粒细胞白血病(APL,原FAB分型中的M3)。如果当时医生能多留哪怕0.5毫升的骨髓标本去做一个FISH(荧光原位杂交)或者PCR,老陈只需要每天吃几块钱一颗的全反式维甲酸(ATRA),配合砷剂,他就能像正常人一样活下去。他是被那支所谓的“经验之针”和只看形态学的“盲人摸象”思维,亲手推入了深渊。
血液科医生的耻辱,往往隐藏在那些看似完美的形态学描述里。我们总觉得看到了细胞的“脸”,就了解了细胞的“心”。这简直是医学史上最大的狂妄。
追溯白血病的诊断史,我们曾经历过一段漫长而绝望的黑暗时代。1845年的那个秋天,约翰·贝内特(John Bennett)和鲁道夫·维尔肖(Rudolf Virchow)几乎同时在两个不同的实验室里,通过简陋的单筒显微镜,观察到了那些死于脾肿大患者体内的“白色血液”。维尔肖,这位现代病理学之父,用他那近乎冷酷的理性,将这种现象命名为“Leukämie”(德语:白血)。
在那个年代,显微镜下的世界是扁平的、静态的,甚至是充满玄学的。医生们像中世纪的占星术士一样,试图通过细胞浆里的颗粒多少、细胞核的弯曲程度来猜测病人的命运。他们把那些深紫色的颗粒称为“奥氏小体”(Auer rods),把蓝色的胞浆称为“基底样变”。在那时,能分清“粒细胞”和“淋巴细胞”,就已经是医学界的巅峰造极。
到了20世纪70年代,法、美、英三国的专家联合制定了著名的FAB分型。这在当时被奉为金科玉律。M0到M7,L1到L3,这些符号成了血液科医生的圣经。我们像分拣豆子的农夫一样,把白血病分门别类。
但是,FAB分型的局限性在临床反馈面前逐渐暴露得体无完肤。两个长得一模一样的“M2”患者,接受同样的化疗,一个如期缓解,另一个却在两周内死于严重的耐药。为什么?形态学告诉我们的只是这些流氓细胞穿着什么样的“迷彩服”,却从没告诉过我们,它们手里拿的是烧火棍,还是核弹头。
[!QUOTE] 质控老兵的火气
“我最反感的,就是那种带教老师在查房时指着幻灯片说:‘看,这个胞浆这么蓝,肯定是个单核,按M5治就行了。’这种话在2026年的今天听起来,不仅是无知,更是对生命的亵渎!如果你手里没有流式细胞术的数据,没有染色体核型分析,没有二代测序(NGS)的突变列表,你凭什么敢在病人的骨穿单上签字?你凭什么敢给家属一个所谓的诊断?”
这种“盲人摸象”的代价,是无数个像老陈这样的家庭在绝望中破碎。白血病不是一种病,它是一群具有高度异质性的基因灾难。有些白血病仅仅是因为一个易位——比如9号和22号染色体的亲密接触,产生了 BCR-ABL1 这个恶魔开关。在显微镜下,它可能看起来只是普通的急性淋巴细胞白血病(ALL),但如果没有伊马替尼这种靶向药物的加入,传统的化疗对它来说只是瘙痒。
于是,WHO(世界卫生组织)终于看不下去了。从2001年开始,到2016年的修订版,再到如今最新的整合诊断标准,医学界达成了一个血泪浇灌的共识:M(形态学)只是敲门砖,I(免疫分型)、C(细胞遗传学)、M(分子生物学)才是定音锤。
这就是所谓的MICM诊断体系。它是对过去一百年“目测医学”的彻底否定。
[!IMPORTANT] 初诊的第一针:职业操守的终极考验
我经常对科里的规培医生咆哮:“第一针骨穿没留够标本,是你这辈子作为血液科医生的职业耻辱!”很多人不理解。他们觉得,这次没抽够,明天再扎一针不就行了?或者等化疗没效果了再抽也行啊。
放屁!
白血病初诊时的那管骨髓,是唯一的、不可重现的“犯罪现场”。化疗一旦开始,药物会迅速洗清那些敏感的细胞,改变基因的克隆演变。如果你在第一针时贪图省事,只留了做涂片的0.5毫升,而漏掉了送流式的那2毫升、送测序的那3毫升,你就亲手埋葬了发现“微小残留病灶”(MRD)监测基点的机会,你漏掉了一个可能决定移植还是保守治疗的关键突变(如 FLT3-ITD 或 DNMT3A)。
一个连“子弹”都认不清的狙击手,有什么资格扣动化疗药物的扳机?
在实验室的深处,在那台价值数百万的测序仪有节奏的呼吸声中,我常常感到一种莫名的虚无感。我们的前辈们在简陋的屋子里,靠着一块磨得发亮的透镜,试图定义生命的终结;而我们今天,在几万个基因位点之间穿梭,却依然可能因为一次采样量的疏忽,让真相在离心管的沉淀物中流失。
那种所谓的“手感”,那种所谓的“一眼定乾坤”,在分子生物学的严密逻辑面前,脆弱得像一层窗户纸。如果一个医生还在炫耀自己能不看报告就分清所有白血病亚型,那他不是神医,他只是一个概率论的赌徒,而赌注是病人的命。
我们必须承认,在白血病这个庞然大物面前,我们每个人都曾是那个摸着大腿说它是柱子的盲人。唯一的区别在于,有人摸到了柱子就觉得掌握了真理,而有人则在摸到柱子后,忍着那股自满的“火气”,继续去寻找那双耳朵、那条长牙。
形态学不是终点,它甚至不应该被视为诊断的基石。在2026年的坐标系下,形态学更像是一个“快速预警信号”。它告诉我们这里出事了,但具体出了什么事,需要我们调动分子生物学所有的重型武器去进行精准的饱和式搜索。
当我再次看向显微镜,那些紫蓝色的颗粒不再仅仅是像素,它们是代码。有些代码写着“可治愈”,有些代码写着“高风险”。如果我们读错了代码,或者干脆因为懒惰而没去读那些隐藏在深处的段落,那么那一枚枚精美的玻片,就成了我们为病人亲手打造的、透明的墓志铭。
这不仅仅是技术的更迭,这是一场关于职业敬畏心的、迟到了一个半世纪的自我救赎。不要再跟我提什么“经验丰富”,在基因突变的迷宫里,任何缺乏客观数据支撑的经验,都是通往误诊的捷径。
那一针扎下去,带出来的不仅是血和骨髓,更是医者的脊梁。如果你还没准备好为这第一针负责,还没准备好为那些分子级别的真相留足位置,请放下那柄穿刺针。血液科不需要只会扎针的匠人,我们需要的是在微观战场上保持愤怒、保持清醒的侦查官。
实验室的灯光依旧惨白,老陈的案例像一块凝固在福尔马林里的伤疤。这种由于落后思维导致的“代价”,决不能在我们的手术台上再次上演。
这就是绪论。这也是每一个血液科医生在踏入病房前,必须刻在脑门上的咒语。从单纯形态学到分子生物学的跨越,不是纸面上的进步,而是从“可能杀人”到“必须救人”的惊险跳跃。
在这个时代,如果你依然选择做那个摸象的盲人,那么历史的巨象,终将毫不留情地从你的傲慢上碾过去。
第二章 解构 MICM:四位一体的逻辑架构与临床价值
从单纯形态学到分子生物学的跨越,不是纸面上的进步,而是从“可能杀人”到“必须救人”的惊险跳跃。在血液科的战场上,MICM 不是四个孤立的检查报告,它是四套逻辑各异的雷达系统。当这四束电波汇聚在同一个病人身上时,我们才算真正建立了所谓的“多维坐标系”。在这个坐标系里,每一个字母(M、I、C、M)都有其不可替代的临床权重,它们互相补位,有时也互相“打架”,而真相就藏在那些冲突的裂缝里。
第一重维度:M(Morphology/Cytochemistry)—— 战场的直觉与化学的铁证
形态学是所有血液科医生的“母语”。如果你连那一管暗红色的骨髓液抽吸出来时的颗粒感都感知不到,连涂片上那些张牙舞爪的原始细胞都看不出“杀气”,那么后面的分子生物学再高级,也只是空中楼阁。
但现代血液病诊断中的 M,绝不仅仅是数数有多少个原始细胞。形态学的“战术地位”在于其极高的时效性:在病人高热、出血、凝血功能紊乱的急诊之夜,只有 M 能在两小时内告诉你“这可能是 APL(急性早幼粒细胞白血病)”。
[!IMPORTANT] 细胞化学染色的“定海神针”作用
很多人觉得化学染色过时了,这是极大的误解。
- POX(过氧化物酶染色):这是鉴别髓系与淋巴系的“金标准”。只要原始细胞出现强阳性颗粒,髓系的底色就定了。它是我们在流式结果出来前,敢于下达第一剂化疗处方的底气。
- PAS(过碘酸-希夫反应):在红白血病中,那些粗大的红紫色颗粒或块状阳性,是红系恶变的“自白书”;而在淋系肿瘤中,那种“围裙样”的环状阳性,则是鉴别诊断的重要筹码。
- CE(特异性酯酶)与 NAE(非特异性酯酶):这是区分单核细胞白血病的关键。如果 NAE 强阳性且能被氟化钠抑制,那就是单核系的铁证。
形态学的权重在于“初筛”和“全局观”。它能看到骨髓的增生程度、巨核细胞的分布、是否有基质病变。它像是一个老斥候,告诉你敌人大概从哪个方向杀过来。
第二重维度:I(Immunophenotyping)—— 捕捉那些“微弱的荧光”
如果形态学是“看脸”,那么流式细胞术(Flow Cytometry)就是“刷身份证”。每一个细胞表面和胞内都表达着特定的蛋白质,这些蛋白质就是分化群(CD)抗原。
临床上,我们最依赖流式的地方在于它对“微小残留病(MRD)”的监控能力,以及在形态学模糊不清时给出的“门控逻辑”。
[!NOTE] 流式的门控逻辑:SSC/CD45 坐标轴
流式医生首先会在 SSC(侧向散射光,代表颗粒度)和 CD45(白细胞共同抗原)的坐标系中圈出一块区域。原始细胞通常落在“CD45 弱表达、SSC 低”的区域,这就是所谓的“Blast Gate”。
在这个 Gate 里,我们要捕捉的是那些特定的标记物:
- CD34 与 CD117:它们是“原始性”的象征。如果一个细胞这两个指标强表达,说明它是一个极其不成熟的坏蛋。
- CD33 与 CD13:这是髓系的身份标签。哪怕形态学长得再像淋巴细胞,只要这两个抗原稳健表达,髓系的本质就暴露了。
- CD19、CD20 与 CD10:这是 B 淋巴细胞的生命线。而在 T 系中,胞质 CD3(cCD3)则是不可撼动的忠诚度标记。
流式的临床权重在于“精准分型”和“寻找靶点”。例如,如果 CD20 强表达,我们就有理由在方案中加入利妥昔单抗;如果 CD33 高表达,吉妥珠单抗就有了用武之地。流式能捕捉到那些形态学看不见的“跨系表达”,比如髓系白血病细胞表面竟然带着淋巴系的标记,这往往暗示着预后不良和极高的复发风险。
第三重维度:C(Cytogenetics)—— 染色体里的“判决书”
进入 C 的领域,我们讨论的是细胞核内的“宏观蓝图”。核型分析(Karyotyping)是一项极其耗费体力且依赖经验的工作。
为什么我们要强调“20 个中期分裂相”?因为白血病克隆是具有异质性的。如果你只数了 5 个细胞,可能刚好漏掉了那个携带 t(8;21) 的致病克隆。数够 20 条,是对统计学概率的尊重,更是对病人生命的负责。
[!WARNING] 当核型分析遇上“分裂相差”:FISH 的紧急补位
核型分析需要活细胞分裂,如果病人骨髓增生极度低下,或者原始细胞懒得分裂,你可能得到一个“无结果”。这时候,FISH(荧光原位杂交)就必须顶上去。FISH 不需要细胞分裂,它直接用荧光探针去“钓”那些特定的易位。它是快速检测 PML-RARα 等关键融合基因的“手术刀”,也是在宏观染色体背景下抓捕微观变异的补位手段。
C 的临床权重在于“风险层级”。t(15;17) 代表着生存的希望(APL),而 5 号或 7 号染色体的缺失(-5/-7)或复杂核型,则是一张通往骨髓移植的催促函。它是医生判断这个病人该用常规化疗,还是得砸锅卖铁去冲刺移植的最核心依据。
第四重维度:M(Molecular Biology)—— 代码层面的“终极溯源”
这是 MICM 的重头戏,也是近年来血液学进步最快的地方。如果说前三者是在看细胞的样子、查细胞的证件、翻细胞的蓝图,那么分子生物学就是在读细胞的“源代码”。
白血病的发生,本质上是基因层面的“代码崩溃”。我们将其分为两类:
1. 融合基因:诊断的“钢印”
融合基因通常源于染色体的易位。它们是某些白血病亚型的特征性标志:
- PML-RARα:APL 的唯一入场券。只要看到它,维 A 酸和砷剂就是神药。
- AML1-ETO [t(8;21)]:虽然它长得凶(常伴有 Auer 小体),但它是优等生,对大剂量阿糖胞苷极其敏感。
- CBFB-MYH11 [inv(16)]:同样是核心结合因子相关白血病(CBF-AML),预后较好。
2. 基因突变:预后的“指南针”
这是目前 NGS(二代测序)大显身手的地方。同样是 AML,基因突变的不同直接决定了生死。
- FLT3-ITD:这是我们最讨厌的“定时炸弹”。它的存在意味着极高的复发率和极短的生存期。现在的临床路径是:只要发现 FLT3-ITD,必须第一时间加用靶向药(如米哚妥林或吉瑞替尼),并尽快安排移植。
- NPM1:白血病界的“好学生”标记。如果没有 FLT3-ITD 干扰,纯粹的 NPM1 突变预后相当不错。它代表了细胞核蛋白的异位。
- CEBPA:尤其是双突变(dmCEBPA),是另一份预后良好的“保险”。
- DNMT3A 与 IDH1/2:这些涉及表观遗传学的突变,不仅提供了预后信息,还为我们带来了全新的靶向选择。
[!DANGER] 痛批:只选自己喜欢的指标看!
在临床查房中,我经常见到年轻医生甚至高年资主任犯这种错:看到 M 里的原始细胞只有 10%,就觉得病情不重;或者看到分子生物学里有 NPM1 突变,就乐观地认为不用移植。
这种“指标截选”是非常危险的。如果一个病人的形态学看起来增生不活跃(M 权重低),但 NGS 测出有 DNMT3A 伴随 TP53 突变(M 权重极高),那么这个病人的预后其实比那些原始细胞 90% 但只有单一 NPM1 突变的人要差得多。
MICM 的逻辑架构:四位一体的“纠错机制”
为什么我们需要四个维度?因为任何一个单一维度都会撒谎。
形态学常会撒谎:颗粒不明显的 APL 经常被误认为是普通的 M2 或 M4,如果没有 C 和 M 的快速验证,病人可能在第一晚就死于弥漫性血管内凝血(DIC)。
流式也会撒谎:有些白血病细胞会故意“隐藏”自己的抗原,或者在治疗后发生表型转化,让你的 Gate 找不到它。
分子生物学同样不是万能的:二代测序虽然能测几百个基因,但它测不出染色体的空间结构,它看不见那些大段的缺失或复杂的易位(这是 C 的地盘)。
血液科医生的临床价值,就在于当这四个维度出现冲突时,如何进行“权重仲裁”。
比如,一个病人形态学高度怀疑 APL,但 FISH 报告 PML-RARα 阴性。这时候,你是等 NGS 结果,还是直接按 APL 治?成熟的医生会立刻想到“隐匿性易位”或者“变异易位”(如 ZBTB16-RARα),从而调整方案,不被单一的阴性结果误导。这就是“四位一体”的实战意义——每一个字母都是一道防火墙。
每一个进入血液科的病人,其骨髓标本被分装进紫色、绿色、红色采血管的那一刻,我们就已经启动了一个跨越微观与宏观的真相追踪程序。M、I、C、M 每一环的权重,都在随着疾病的进程动态调整。在诊断阶段,M 和 I 是先锋;在预后评估阶段,C 和 M 是灵魂;而在微小残留病监测阶段,I 和 M 则是我们唯一的眼睛。
如果你依然坚持“指标打架时只选自己喜欢的看”,那你不配在血液科执笔。因为你选的不是指标,而是病人的生机。在这个坐标系里,我们必须接受那些刺眼的冲突,因为真相往往就藏在最不和谐的那个数据点后面。
第三章 现状与痛点:基层机构的“缺失项”与误诊漏诊的沉重代价
在这个坐标系里,我们必须接受那些刺眼的冲突,因为真相往往就藏在最不和谐的那个数据点后面。基层医疗机构的诊室里,这种不和谐感往往被一种病态的“和谐”所掩盖——那是对标准的集体性降维,是对生命价值在成本核算面前的无声妥协。当我们谈论血液肿瘤的精准诊疗时,基层的现状更像是一场关于“盲人摸象”的现代悲剧。
意识的荒原:那句要命的“分那么细干嘛”
在很多县域级甚至部分地市级医院的内科病房里,流传着一种极其顽固且致命的虚无主义逻辑:“反正都是化疗,反正用的都是那几种方案,分那么细干嘛?”这种论调通常出自那些在这个岗位上干了二十年、习惯了“一刀切”的老医生之口。在他们的认知里,白血病就是白血病,淋巴瘤就是淋巴瘤,只要看到原始细胞比例高,DA 方案(柔红霉素+阿糖胞苷)或者 CHOP 方案往上一套,剩下的就交给天意。
[!DANGER] 认知黑洞
这种“化疗万能论”实质上是医学上的懒政。在分子靶向药和免疫治疗已经进入“深水区”的今天,不分亚型就开化疗,无异于在黑灯瞎火的森林里乱放枪。打中了是运气,打不中——或者打错了——那就是谋杀。
他们不理解,为什么非要费尽周折去查一个 FLT3 突变,为什么要纠结于是 NPM1 还是 CEBPA。在他们看来,这些英文缩写不过是实验室为了骗取经费而制造的噱头。他们会告诉患者家属:“省点钱吧,做这些花里胡哨的检查,到头来药还不是一样的吃?”这就是基层的第一道“缺失项”:诊疗意识的结构性坍塌。当一个医生的认知边界还停留在二十年前的形态学时代,他手里的检查申请单就不可能跨越到分子层面。这种意识缺失,直接导致了大量患者在治疗的第一步就踏进了错误的河流。
流程的绞肉机:那支在路上悄悄“变质”的试管
即便有的医生意识到需要外送检测,从临床抽吸到实验室接收这中间的漫长旅程,简直是一场惊心动魄的“幸存者游戏”。一个骨穿包,抽出来的不仅是患者的骨髓,更是救命的火种。然而,在很多基层机构,这火种在传递的第一棒就开始熄灭。经常能看到这样的场景:年轻规培医顶着查房的压力,匆忙抽完标本,随手丢在护士站的常温窗台上。此时正是酷暑,阳光直射在试管上,里面的细胞正在经历一场微观维度的“熔炉考验”。
[!BUG] 流程断裂点:预处理的盲区
标本量不足(Volume deficient)、溶血(Hemolysis)、凝集(Clotting),这“三大杀手”随时可能让上千元的检测费打水漂。但在基层,往往缺乏标准的 SOP(标准作业程序)。
更糟糕的是物流环节。基层医院由于业务量小,往往依赖第三方检验机构的“跑腿”服务。有些不负责任的物流人员,为了节省油费,关掉车载冷链设备;或者为了凑单,让本该在 24 小时内送达的标本在集散中心多躺了一个夜晚。当这份标本最终到达大城市的中心实验室时,细胞已经凋亡殆尽,染色体不再分裂, RNA 已经降解成了一滩毫无意义的碎片。实验室只能给出一份“标本质量不合格”或“假阴性”的报告。而此时,临床医生可能已经根据这份错误的报告开始了错误的化疗。
报告孤岛:四分五裂的真相,拼不出一张完整的脸
即便所有检查都做了,报告也都出来了,新的灾难又开始了。这就是所谓的“报告孤岛”现象。在现行的碎片化检验体系下,一个白血病患者的诊断书通常是由四张互不相干的纸组成的:
- 形态学(M)报告:由本院检验科出具,可能只写了一句“原始细胞比例增高”;
- 免疫表型(I)报告:流式细胞术的结果,满眼都是 CD 系列的数字,临床医生看得头大;
- 细胞遗传学(C)报告:染色体核型分析,可能在两周后才慢慢悠悠地从省城寄回来;
- 分子生物学(M)报告:NGS(二代测序)的结果,列出了一长串意义不明的基因突变。
[!CAUTION] 逻辑断层
临床医生手里拿着这四张纸,却像拿着四块不同拼图的碎片,完全对不上。形态学说是 AML-M2,流式说是混表,基因却查出了一个预后极差的罕见转座。谁来做最终的判定?
在基层,往往缺乏多学科联合诊疗(MDT)的机制。主管医生可能只是个普通的内科医,他没有精力也没有能力去整合这复杂的 MICM 数据。结果往往是:哪张报告先出来就按哪个治,或者干脆只看最简单明了的那张。这种“选择性失明”,让昂贵的综合诊断沦落为抽屉里的废纸。
经济博弈:DRG/DIP 阴影下的道德权衡
我们不得不谈谈那个房间里的“大象”——DRG/DIP 支付制度。在医保控费的巨大压力下,基层机构的每一张处方、每一份检查申请都被套上了紧箍咒。对于一个白血病入院患者,医保给出的“打包价”往往是固定的。这就产生了一个极其扭曲的激励机制:医生多开一个昂贵的分子检测项目,医院的亏损就可能多增加一分。
[!DANGER] 谋财害命的“节约”
某些机构的管理层会暗示医生:那些“不强制”的检测能省就省。他们把这美其名曰“减轻患者负担”,实质上是在剥夺患者获取生存机会的基本权利。
如果一个基因检测需要 3000 元,而在 DRG 的算法里这 3000 元完全由医院承担,那么这笔检测费就成了院长眼中的“负资产”。但他们算过另一笔账吗?因为漏掉了关键的靶点,导致后续使用了昂贵却无效的化疗药,导致患者频繁感染进 ICU,导致治疗彻底失败——这背后叠加的社会成本 and 家庭悲剧,难道不比那 3000 元的检测费沉重万倍?这究竟是控费,还是在对生命进行一种隐形的裁员?
案例:那个被“省掉”的未来
让我们看一个真实得令人心碎的案例。张大爷,62 岁,北方某县城的一名退休教师。因乏力、发热在当地医院诊断为急性髓系白血病(AML)。接诊医生是个经验丰富的老江湖,看了看血涂片,豪迈地说:“典型的 AML,咱们先打一个疗程,看看反应。”张大爷的家属问:“要不要去省里做那个基因测序?听说现在治这个得看基因。”医生摆摆手:“那得几千块,还得出省送。咱们这儿先打,效果不好再去。再说,大爷这个年纪,保守点好。”
于是,张大爷接受了标准的“7+3”化疗。运气不错,第一个疗程后,骨髓达到了形态学上的完全缓解(CR)。医生很高兴,家属也觉得省了钱还治好了病,简直是双赢。然而,这所谓的“缓解”只是冰山一角。因为初诊时没有做基线的细胞遗传学(C)和分子生物学(M)检测,医生根本不知道张大爷其实携带了一个高危的 FLT3-ITD 突变。半年后,正当全家准备庆祝张大爷康复一周年时,疾病毫无预兆地爆发式复发。
[!FAILURE] 毁灭性的盲区
复发后的病情进展神速,原始细胞瞬间占满了骨髓。此时再去做基因检测,发现 FLT3-ITD 负荷极高。家属急匆匆赶到省城的血液中心求援。
省中心的专家看着空白的初诊资料,重重地叹了口气:“如果初诊时知道有这个突变,我们在缓解期就应该立刻做异基因造血干细胞移植,那是他唯一的生路。现在,基线数据没有,复发后的克隆演变也无从比对,移植的时机已经完全错过了。”张大爷最终在复发后的第三周死于严重的肺部感染和多器官衰竭。那个当初为了“省钱”和“省事”而漏掉的检测项,成了他通往坟墓的催化剂。
这种“被低估的复发”,每天都在那些医疗资源匮乏的角落上演。它不是死于疾病的强大,而是死于我们对真相的漠视。
缺失的坐标:没有基线,就没有未来
在精准医学的逻辑里,初诊时的 MICM 全套检测不只是为了诊断,更是为了建立一个“基线坐标”。没有这个坐标,后续所有的微小残留病学(MRD)监测都失去了参照物。这就好比在一场漫长的马拉松比赛中,你不仅不知道起点在哪,甚至连自己跑的是哪条赛道都不知道。在基层,这种坐标的缺失是系统性的。它是由于教育的滞后、流程的混乱、制度的压力共同交织而成的一张大网,网住的是无数像张大爷这样对医生充满信任、对生命充满渴望的普通人。
当我们赞美医学进步、赞美那些先进的靶向药时,我们必须意识到,如果这些进步不能下沉到最基层的试管里,如果那些“缺失项”不能被补齐,那么精准医学就永远只是少数人的特权,而对于大多数基层患者来说,它只是一场可望而不可即的幻梦。沉重的代价不应该由患者的生命来支付。我们需要追问的,是那个让试管在窗台上晒太阳、让报告在抽屉里吃灰、让数据在 DRG 面前低头的系统,究竟什么时候才能真正学会尊重每一个“不和谐”的数据点。
第四章 2026 落地攻略:MDT 驱动与标准化 SOP —— 建立指标采集、验证与反馈的闭环
既然前几章我们已经把那个“在抽屉里吃灰”的系统撕得粉碎,那现在我们就得在废墟上重建。这种重建不是发几个红头文件、开几次动员大会就能凑合过去的。2026年的血液内科,如果还在靠主任的“个人威望”去催促MICM的完善率,那只能说明这个科室的现代化管理还没入门。我们要谈的是一套冷酷、精准、甚至带点“强迫症”色彩的闭环系统。这套系统不相信自觉,它只相信流程。
壹:MDT 2.0——从“名义会诊”到“指标决策战队”
传统的MDT往往变成了“专家茶话会”:临床医生汇报病史,检验科、影像科随声附和,最后主任拍板。这种模式在处理简单的血液病时尚可,但在面对需要精细化分层、依据复杂分子标志物调整化疗方案的现代血液学面前,已经彻底过时了。2026版的MDT 2.0,我们必须把角色重新定义。除了管床医生,这个群里必须常驻三类人:检验技师(负责形态学与流式初筛)、病理医生(负责骨髓活检与免疫组化对照)、生物信息分析员(负责NGS数据的深度挖掘)。这不再是一个咨询机构,而是一个“指标仲裁委员会”。
[!IMPORTANT] 指标仲裁流程:解决“标本与临床不符”的死结
在临床实践中,最令医生头疼的是:形态学提示AML,流式却抓不到特征性原始细胞,或者NGS报出了一个跟临床表现完全不搭界的突变。
此时,MDT 2.0必须启动“仲裁闭环”:
- 首诊责任人溯源:生信分析员调取原始FASTQ数据,检查测序深度是否达标(必须>500X),排除生物信息软件的假阴性。
- 镜像比对:检验技师重新拉取同次采集的推片,由另一名资深技师进行双盲阅片,确认是否由于“抽吸稀释”导致流式数据失真。
- 管理干预:如果判定为稀释,质控组长直接在系统内下达“二次骨穿”指令,并自动扣减初次采集人员的质量绩效,而不是让医生在病历里编造理由。
这种MDT的本质是责任共担。当生信分析员知道自己的分析结果直接影响到患者是否进行异基因造血干细胞移植时,他输出的数据才会有灵魂。我们不再接受“报告仅供临床参考”这种免责声明,MDT的每一个决策点,都必须转化为电子病历中的结构化数据。
贰:标准化 SOP 的“神经末梢”——从第一针骨穿开始
很多主任跟我抱怨,说科里的MICM完善率低是因为“病人没钱”或者“实验室回报告慢”。我查过几个标杆科室的底细,真相往往更残酷:很大一部分数据缺失,是因为在第一针骨穿下去的时候,标本就被分错了,或者在运送的路上“死”了。2026年,SOP不能只贴在墙上,它必须长在流程的“神经末梢”里。
[!CHECK] 血液病诊断标本采集分配表(SOP 2.0)
- 第一管(Morphology/Cytology):1ml,EDTA抗凝。要求:必须现场推片至少4张,2张染色,2张留档。禁止标本回病房后才推片。
- 第二管(Flow Cytometry):2-3ml,肝素钠抗凝。要求:必须在4小时内送达流式室,环境温度保持在18-24℃。
- 第三管(Cytogenetics/FISH):3-5ml,肝素钠抗凝。要求:严禁剧烈晃动,必须由专人扫码送检。
- 第四管(Molecular/NGS):3-5ml,EDTA抗凝。要求:如果不能立即处理,必须进入4℃车载冷链冰箱,严禁放在护士站窗台暴晒。
这里的关键词是**“扫码”与“冷链”**。我们要求每一支采血管都集成一个NFC芯片或加强型二维码。护士采集完成,扫码;护工取走,扫码;实验室接收,扫码。系统会自动计算“运输时长”。一旦第二管(流式管)在路上的时间超过6小时,系统后台会自动向质控员推送红码预警。为什么?因为坏死的细胞会产生大量的自发荧光,干扰流式的门控设定。如果你在这样的数据基础上做诊断,那不是在治病,是在算命。
更有趣的是,这种SOP还涵盖了“采集量分配”。如果一个AML患者,第一针只抽出了3ml骨髓,是先保证流式还是先保证NGS?SOP规定了优先级:首先保证形态学推片和流式初筛。这种基于优先级的数据采集,保证了即便在采样困难的情况下,我们也至少能拿到核心指标,而不是眉毛胡子一把抓,最后四项都没法做。
叁:信息化“硬约束”——让诊断无法“裸奔”
靠人去盯着医生填数据,是最原始、也最无效的管理。2026年的EMR(电子病历系统)必须学会“拒绝”。我们要设置一种**“临床决策强阻断”**机制。
[!WARNING] 诊断下达的“硬核门禁”
当医生在系统内录入“急性髓系白血病(AML)”作为主要诊断时,EMR逻辑引擎会自动检索关联的LIS(实验室信息系统)数据:
- 如果没有检索到流式报告,系统弹出:“警告:缺乏形态学/流式分型,无法确诊,请完善!”
- 如果没有检索到核心突变(如NPM1, FLT3-ITD, CEBPA),系统阻断“出院小结”的生成,或者在DRG预分组中将其打入“未定义/Q组”。
- 如果医生强制选择“患者拒绝检查”,系统会自动发起一个对话框,要求上传患者签署的《放弃MICM检查知情同意书》,并同步将该病历标记为“乙级病历预警”。
这种“不填完整、诊断不下达”的设定,是针对人性惰性的终极武器。以前,医生可以写个“AML(待查)”就出院了,现在不行。系统逼着你必须去追回那份在抽屉里吃灰的NGS报告。不仅如此,我们还要在EMR中嵌入**“指标采集比对程序”**。这个小程序就像一个后台爬虫,它会不断地对比临床路径的“应做项”与实验室的“实做项”。
比如,系统发现一名新入院的血液肿瘤患者,已经住院72小时,但库里没有染色体核型报告。它不会给医生发短信(医生每天收到几百条短信,根本不看),它会直接把这个异常点推送到医生站的侧边栏。这个侧边栏是红色的,如果不处理(录入报告或标记理由),它会一直悬浮在病历页面的正中央,干扰医生的阅读。这就是“设计上的暴力”,它强迫你必须去关注数据的完整性。
肆:数据驱动的质控——让“月度月报”长出牙齿
如果你问一个血液内科主任:“你们科上个月的MICM完善率是多少?”他如果回答“大概90%吧”,那他在撒谎。他如果不翻看报表就能脱口而出“87.4%,主要是因为有2例患者发生了干抽”,那他才是真正的管理者。2026年,我们不再手工统计报表,我们要建立**“MICM 采集率月度动态仪表盘”**。
这个仪表盘的数据源直接对接LIMS系统和病案首页库。它不只显示一个总百分率,它会拆解到具体的子项:
- 骨髓形态学及时率(<24h)
- 流式细胞术完整率(20色方案覆盖率)
- 染色体分裂相成功率(>20个分裂相的占比)
- NGS中位周转时间(TAT)
[!SUCCESS] 案例:数据驱动下的“鱼骨图”突围
某三甲医院血液科,在2026年一季度发现“染色体报告缺失率”异常升高,达到了15%。质控小组调用后台数据,拉出了“检测缺失因素鱼骨图”:
- 人员(Man):发现30%的缺失发生在周末,因为周末取样后的冷链运输频率降低。
- 方法(Method):发现部分医生习惯在化疗开始后补做骨穿,导致细胞受损,无法培养。
- 材料(Material):发现一批肝素钠管的质量不稳定,存在微量凝血。
- 环境(Environment):实验室的培养箱在夜间存在温度波动。
针对这些数据,科室不需要开全科大会,只需要针对性地:1. 增加周末冷链班次;2. 设置“化疗开始后禁止采集初诊标本”的系统锁。第二个月,该指标迅速下降至3%以内。这就是数据驱动的力量。
这种月报是长了牙齿的。我们会利用Python脚本进行数据比对,专门抓取那些“诊断与实验室数据打架”的病历。比如,诊断写的是M3(APL),但PML-RARα融合基因是阴性的,系统会立刻抓取此类“逻辑悖论”,将其列为当月质控的头号目标。这种精准打击,比大面积的病历普查高效得多。
伍:管理闭环的终局——绩效、激励与组织的进化
再先进的技术,如果没有利益挂钩,最后都会变成“一阵风”。我们要建立一套冷酷的激励约束机制。在2026年的血液内科绩效考核中,MICM完善率不再是一个加分项,而是一个**“一票否决项”**。
- 绩效挂钩:我们将每个治疗组的MICM完善率(标准为100%)与科室二次分配绩效直接挂钩。如果一个组的完善率低于95%,该组所有成员的绩效系数直接下浮20%。为什么这么狠?因为漏掉一个MICM指标,可能导致DRG结算少收10万块,更可能导致患者的治疗路径发生灾难性偏差。相比于这种损失,扣点绩效简直是毛毛雨。
- 荣誉激励:建立“质量红黑榜”。每个月在科室大屏上公示各治疗组的数据。血液科大夫都是聪明人,更是要面子的人。当你看到自己的组因为“染色体报告没催回来”而在黑榜上挂着时,你不需要主任骂,你自己都会想办法去实验室盯梢。
- 闭环文化:我们要培养一种“数据洁癖”。在晨会交班时,除了讲病人的体温、血象,必须多讲一句:“该患者的MICM四项已全部回齐,符合WHO诊断标准第X条,目前划分为中危组。”当这成为一种口语化的习惯时,管理就真正融入了骨髓。
我们需要追问的,不再是系统能不能采集到数据,而是我们是否有勇气去面对这些数据所揭示的、那些由于管理疏忽而导致的人性偏差。在2026年,SOP不是枷锁,它是每一个血液科医生在复杂数据迷宫中行走的唯一指南。我们不仅是在建立一个闭环,我们是在为每一个不和谐的数据点寻找它的归宿。当那一根根试管不再在窗台上晒太阳,当那一份份报告不再在抽屉里吃灰,当每一个数据都在DRG面前昂首挺胸时,这套名为“2026落地攻略”的机器,才算真正开始了它的轰鸣。
第五章 质控未来:从 MICM 到 MRD 监测的延伸
当那一份份报告不再在抽屉里吃灰,当每一个数据都在 DRG 面前昂首挺胸时,这套名为“2026 落地攻略”的机器,才算真正开始了它的轰鸣。但作为首席主编,我必须提醒各位:如果我们的目光仅仅停留在“确诊”那一刻,那我们对医疗质量的理解还停留在石器时代。
在 2026 年的血液科质量版图中,MICM(形态学、免疫学、细胞遗传学、分子生物学) 不再是终点,而是这条生死链条的起点。而链条的另一端,死死钩住的是 MRD(微小残留病)。如果说 MICM 是“识敌”的雷达,那么 MRD 就是“清淤”的探照灯。没有完美的初诊 MICM,就没有精准的 MRD 监测。
1. 逻辑重构:MICM 是因,MRD 是果
在过去的质控督导中,我们往往把初诊规范化和随访监测拆开来看。这是极大的管理误区。在血液系统肿瘤,尤其是白血病和多发性骨髓瘤的治疗中,MRD 的阴转是评估预后、调整治疗方案的核心金标准。但问题在于:你的 MRD 探针,是在哪里锚定的?
[!IMPORTANT] 核心逻辑:没有基线,何谈余量?
如果一个 AML 患者在初诊时因为分子生物学(M)漏检了特定基因突变,或者流式细胞术(I)没有留取完整的白血病相关表型(LAIP),那么到了缓解期做 MRD 检测时,实验室医生就是在“盲打”。你不知道当初那个“坏细胞”长什么样,你又如何能从十万甚至百万个正常细胞中,揪出那个躲在暗处的幸存者?
2026 年的质控指标必须明确:MICM 报告的完整性与 MRD 监测的有效性是 100% 正相关的。 我们不能容忍一个初诊只有形态学报告的白血病患者进入诱导化疗。这种“盲目开火”不仅是对患者的不负责,更是对后续质控链路的毁灭性打击。管理层必须建立这样的 SOP:初诊标本必须进行“一管流式、一管细胞培养、五管分子生物学”的标准化预留。这是为了给未来的 MRD 监测留下最精准的“基线探针”。
2. 范式跃迁:从“诊断执行率”到“缓解质量执行率”
过去我们考核临床医生,看的是“初诊 MICM 执行率”——你做了没有?2026 年,我们要考核的是“缓解质量执行率(Remission Quality Execution Rate)”——你治得有多深?测得有多准?
[!TIP] 质控新口径:深度缓解才是真缓解
在 DRG/DIP 环境下,单纯的“完全缓解(CR)”已经无法体现医疗价值的差异。一个 MRD 阴性的 CR 和一个 MRD 阳性的 CR,其复发风险天差地别,对应的总住院天数和远期成本更是天壤之别。
作为科室管理者,你必须在 2026 年的质量月报中加入以下维度:
- MRD 监测时点依从率:诱导缓解后第 15 天、第 28 天,巩固治疗后的周期性监测,是否严格按照指南执行?
- MRD 灵敏度达标率:流式 MRD 是否达到了 ^{-4}$?NGS/数字 PCR 是否达到了 ^{-5}$ 甚至 ^{-6}$?
- 临床决策干预率:对于 MRD 持续阳性或由阴转阳的患者,临床医生是否及时启动了干预程序(如换药、移植、细胞治疗)?
这才是真正的“以患者为中心”的闭环质控。我们不再只是记录病人的死亡或出院,我们是在管理病人的每一个癌细胞。
3. 技术赋能:AI 在整合诊断中的“倍增器”角色
2026 年,血液科医生的办公桌上,AI 不再是科幻小说,而是必备工具。在从 MICM 向 MRD 延伸的过程中,AI 扮演着不可替代的角色。
第一,AI 辅助形态学阅片(Morphology AI)。 血液科医生最头疼的就是看骨髓涂片。人工看 200 个细胞,误差大、易疲劳。AI 阅片机通过深度学习,可以瞬间扫描整张玻片,分类数千个细胞。更重要的是,在 MRD 的形态学识别中,AI 能敏锐地捕捉到那些细微的、非典型的人工难以辨认的原始细胞。这大大提升了形态学作为第一道防线的可靠性。
第二,AI 辅助基因报告解读(Bioinformatics AI)。 现在的 NGS 报告动辄几十页,突变位点杂乱无章。2026 年的质控平台应集成 AI 解读引擎,它能自动比对上万个临床试验数据库,给出这个特定突变与 MRD 监测探针的最佳适配建议。它不仅告诉医生“有什么”,更告诉医生“这意味着什么”以及“下一步测什么”。
[!NOTE] 管理思考:AI 是工具,更是标准
AI 最大的价值不是取代人,而是提供了一套“不疲劳、不偏私”的标准。当全科室都在使用 AI 辅助决策时,诊疗的均质化水平会自动提升,这正是医疗质量管理追求的终极目标。
4. 数字化双生:构建血液科的“质控驾驶舱”
当 MICM 的基线数据、治疗中的药物浓度、治疗后的多维度 MRD 监测全部数字化后,一个患者的“数字化双生(Digital Twin)”就建立起来了。2026 年的首席主编,不再是拿着纸质病历在查房,而是在“质控驾驶舱”面前分析:
- 预警模块:系统自动弹出——“3 号床患者初诊有 FLT3-ITD 突变,今日为诱导后 28 天,MRD 申请单尚未开具”。
- 成本模块:系统实时测算——“当前 MRD 转阴成本处于科室中位数,方案性价比优”。
- 科研模块:一键调取——“本年度所有初诊 MICM 完整且 MRD 转阴的患者,其 1 年无事件生存率(EFS)同比提升 12%”。
这才是“质控未来”的模样:数据在流动,管理在透明,生命在精准中延续。
结语:白衣之下,是铁律与柔情
这篇文章写到这里,已经跨越了流程管理、指标拆解、DRG 博弈以及未来的数字化远景。但我依然想回归到那个最初的场景:在寂静的查房走廊,在一台冰冷的显微镜旁,在每一个深夜推敲方案的时刻。
血液科医生是所有临床学科中,最像“侦探”也最像“统帅”的人。我们面对的是全身性的、流动的敌人。如果我们自己的管理是碎片化的,如果我们对质量的认知是模糊的,那么在这场与死神的博弈中,我们将毫无胜算。
[!CAUTION] 最后的叮嘱
2026 年的血液科,不再允许“个人英雄主义”的盲目探索。它需要的是像精密钟表一样的 SOP,是像军队一样的执行力,是像大数据专家一样的逻辑闭环。
所有的指标、所有的看板、所有的 AI,最终都是为了那个最朴素的愿望:让每一个推开血液科大门的患者,都能带着一份清晰的“生命地图”走出去。我们要让质控有温度,让技术有灵魂,让管理有尊严。
文中提到的 SOP 模板、甘特图示例及医疗管理指标表等,已上传至个人网站。点击「阅读原文」可直接下载使用。祝各位在 2026 的质控浪潮中,乘风破浪,共建“质境”。